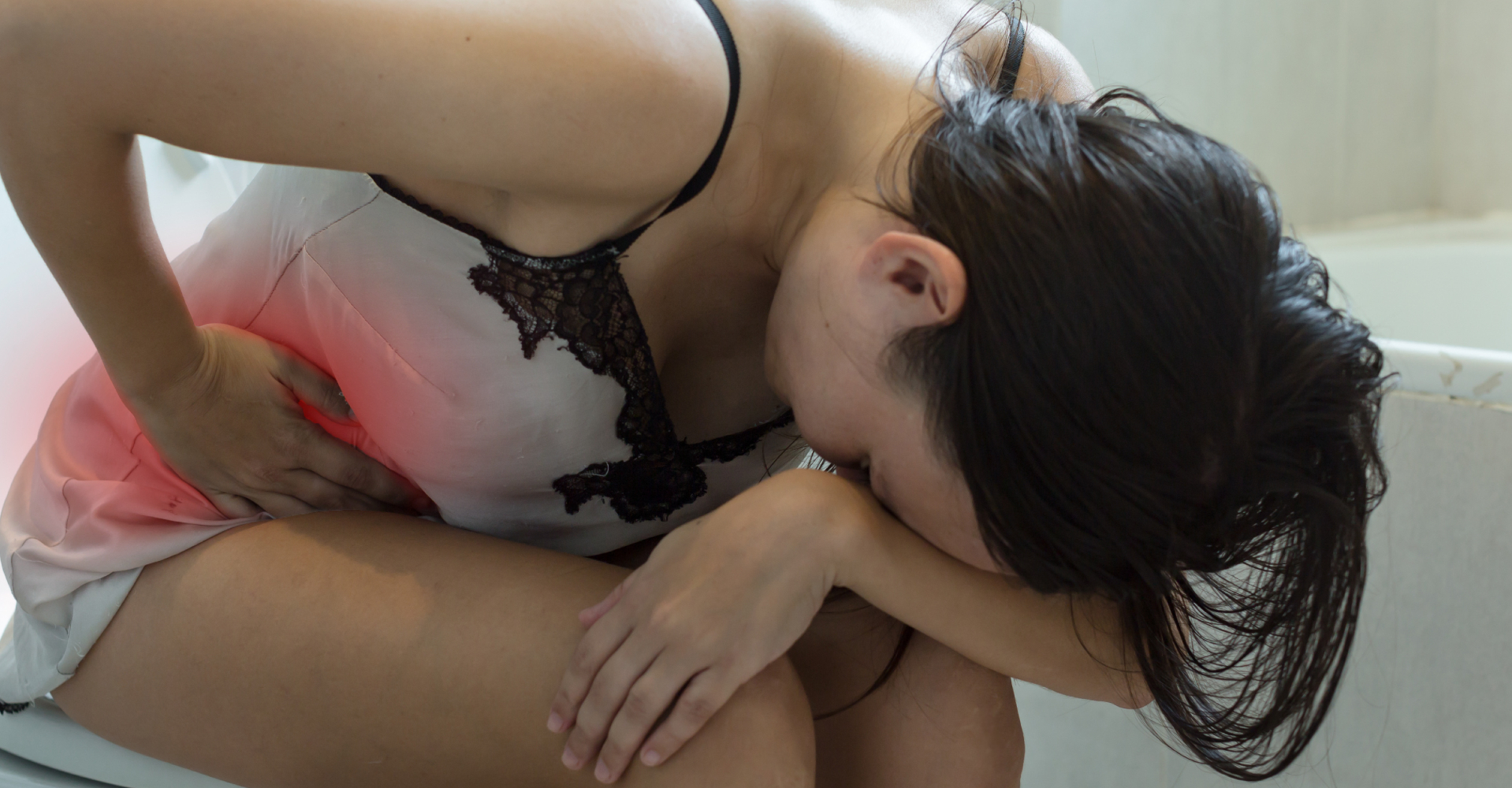
Cosa s’intende per Sindrome del Colon Irritabile?
La sindrome del colon irritabile è un insieme di disordini intestinali caratterizzati da dolore addominale ed alterazioni della regolarità intestinale (diarrea, stitichezza o entrambi). È una sindrome molto diffusa e complessa che colpisce di più le donne e le persone sotto i 50 anni. È una patologia multifattoriale che può essere causata da diverse disfunzionalità dell’intestino. La terapia è molto impegnativa sia in fase di quiescenza, sia nelle fasi acute (le cosiddette coliche) in questi casi attenersi alle indicazioni del medico che sulla base del proprio quadro clinico, probabilmente prescriverà una dieta “idrica”, volta principalmente a garantire i liquidi e i sali minerali.
Esiste una specifica terapia o cura per il colon irritabile?
La terapia del colon irritabile prevede un approccio graduale mirato ad implementare in primis le strategie non farmacologiche tra cui la dieta, in cui il cibo ha un duplice ruolo è un fattore scatenante dei sintomi, ma anche uno strumento per la terapia.
Oltre agli esami di rito per escludere specifiche patologie, una pratica comune è quella di valutare lo stile di vita ed eseguire una accurata anamnesi alimentare (spesso il diario alimentare diventa lo strumento chiave per intercettare gli alimenti che scatenano il sintomo) e prescrivere una dieta che rispetti l’equilibrata alimentazione regolando gli alimenti che possono provocare o aggravare i sintomi e che preveda l’assunzione regolare di latte fermentato e probiotici.
Le fibre importanti nella dieta ma pericolose nel colon irritabile
Storicamente le fibre sono conosciute come un nutriente importante ed indispensabile per il benessere intestinale. Una assunzione regolare di fibre riduce problemi intestinali e malattie del colon ed anche il rischio di malattie cardiovascolari, obesità, diabete. Però, nel caso del colon irritabile l’efficacia delle fibre è correlata al tipo di fibra, all’assunzione giornaliera e dipende dal sottotipo di sintomatologia esistente. In pratica le fibre posso essere efficaci per alcuni sintomi e meno efficaci o pericolose per altri:
- Le fibre insolubili (mais, crusca di frumento) non apportano benefici nel trattamento dei sintomi del colon irritabile e, in alcuni casi, possono aggravare i sintomi come gonfiore, costipazione e dolore.
- Le fibre solubili alleviano i sintomi del colon irritabile. Tra tutte le categorie di fibre solubili, quelle con i migliori risultati contro gonfiore, flatulenza, distensione addominale e aumento della massa fecale sono le fibre solubili viscose a bassa fermentazione come psillio (contenuto in avena, segale, orzo, carote, patate, topinambur, avocado) e ispaguli (semi mucillaginosi di origine Pakistana).
Carboidrati non digeribili: cibi da evitare con colon irritabile
Chi soffre di colon irritabile non riesce a digerire alcuni tipi di carboidrati noti come FODMAP (acronimo per Oligosaccaridi, Disaccaridi, Monosaccaridi Fermentabili e Polioli).
Ma cosa sono i FODMAP? Sono zuccheri (in particolare amidi) e fibre presenti in alcuni alimenti che possono fermentare e causare l’insorgenza dei sintomi del colon irritabile. Evitare prevalentemente cibi ad alto contenuto di FODMAP può essere la chiave per alleviare i sintomi, ecco i principali:
- Aglio: evitare del tutto compreso aglio in polvere
- Cipolle: evitare del tutto comprese cipolle in polvere e cipolline sott'aceto
- Asparago
- Barbabietola fresca
- Carciofo
- Cavolfiore
- Cavolo verza
- Fagioli
- Fave
- Funghi
- Manioca
- Piselli
- Porri
- Scalogno
- Sedano
- Soia
- Taccole e Fagiolini verdi
- Taro
Per un consumo sicuro di verdure fermentative conta anche la quantità, non superare i 50g se crude e 200g se cotte a pasto. Per i legumi è più sicuro assumerli decorticati.
Anche evitando o limitando il consumo di FODMAP, per ricondurre il sintomo alla causa è bene tenere un diario alimentare dove annotare giornalmente gli alimenti consumati, i sintomi e le evacuazioni, per poter confrontare cosa lo ha scatenato e che effetti ha creato.
Nel caso di colon irritabile con stipsi ostinata è sempre utile un integratore con fibre di psillio associata ad una idratazione adeguata e attività fisica moderata ma costante, nel caso di colon irritabile caratterizzato da diarree è utile una integrazione con una mix di probiotici.
Dieta per colon irritabile: esiste un regime alimentare ideale?
L’alimentazione equilibrata può essere adottata anche da chi soffre di colon irritabile e comprendere alimenti a basso contenuto di FODMAP, anche detti alimenti low fodmap, come:
Verdure:
germogli di bambù, germogli di soia, cavolo cinese, carote, melanzane, zenzero, lattuga, olive, pomodorini pachino o datterini, pastinaca, zucchine.
Frutta: ananas, banane, mirtilli e frutti di bosco, melone, melograno, pompelmo, kiwi, fragole e agrumi.
Cereali: riso, patate, segale, avena, amaranto, avena, grano saraceno, miglio, quinoa, polenta di mais.
Oltre a ciò, la dieta può comprendere alimenti non implicati nella sindrome del colon irritabile ma ricchi di proteine, vitamine e minerali essenziali per l’organismo, come:
Pesce: di tutti i tipi (ricordate che cefalopodi, crostacei e mitili non sono pesci).
Latticini: Il lattosio è uno zucchero altamente fermentativo quindi yogurt, latte e formaggi freschi devono essere ‘senza lattosio’. Nessun problema con l’assunzione di formaggi a pasta dura come il Grana Padano DOP, naturalmente privo di lattosio. Questo formaggio inoltre contribuisce a coprire il fabbisogno di proteine di alto valore biologico compresi i 9 aminoacidi essenziali, fornisce tanto calcio, ed anche micronutrienti come vitamina B12 e antiossidanti come zinco e selenio.
Se evito le fibre FODMAP posso guarire?
Ovviamente il massimo beneficio lo si ottiene dopo una diagnosi del medico gastroenterologo e con una dietoterapia prescritta da un nutrizionista secondo lo stato clinico della persona. Eliminare le fibre fermentative dalla dieta può dare diversi benefici, ma i tempi di remissione dei sintomi possono variare da persona a persona. Alcune persone hanno miglioramenti dopo una sola settimana di dieta, altre dopo 8-10, a volte i sintomi possono permanere per molto tempo. Quindi è importante perseverare con la dieta per cercare di ottenere la riduzione dei sintomi e migliorare la qualità della vita.
Nutrizionista Ricercatrice, Dipartimento di Scienze mediche e Riabilitative a indirizzo endocrino-metabolico, Laboratorio di Ricerche in Nutrizione e Obesità, IRCCS-Istituto Auxologico Italiano Milano
Rej A, et al. Diet and irritable bowel syndrome: an update from a UK consensus meeting. BMC Med. 2022 Sep 13;20(1):287
El-Salhy M, Gundersen D. Diet in irritable bowel syndrome. Nutr J. 2015 Apr 14;14:36.
Gunn D, et al. Psyllium reduces inulin-induced colonic gas production in IBS: MRI and in vitro fermentation studies. Gut. 2022 May;71(5):919-927
Tutte le raccomandazioni e i consigli presenti in questo articolo hanno esclusivamente scopo educativo ed informativo e si riferiscono al tema trattato in generale, pertanto, non possono essere considerati come consigli o prescrizioni adatte al singolo individuo, il cui quadro clinico e condizioni di salute possono richiedere un differente regime alimentare. Le informazioni, raccomandazioni e i consigli sopracitati non vogliono essere una prescrizione medica o dietetica, pertanto il lettore non deve, in alcun modo, considerarli come sostitutivi delle prescrizioni o dei consigli dispensati dal proprio medico curante.