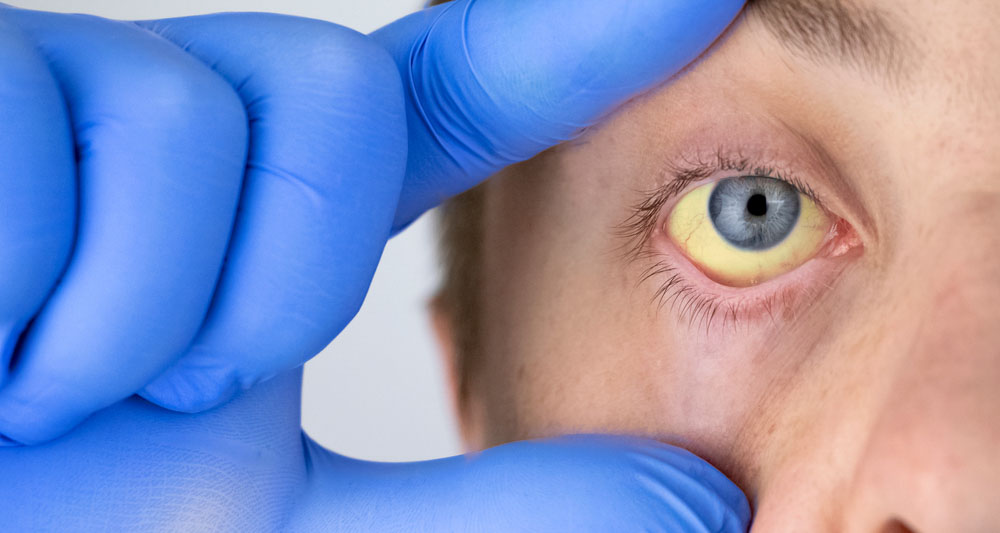
Cos’è la cirrosi epatica?
La cirrosi epatica è una malattia cronica irreversibile del fegato, caratterizzata da un andamento lento e progressivo. Il fegato ha un ruolo molto importante nel nostro organismo, è infatti coinvolto in numerosi processi come la digestione degli alimenti, il metabolismo dei farmaci e la produzione di proteine, anche quelle coinvolte nella coagulazione del sangue. In presenza di cirrosi le cellule del fegato, la sua struttura e il flusso di sangue al suo interno vengono alterati, compromettendone le normali funzioni.
Cause e sintomi della cirrosi epatica
Le cause della cirrosi epatica possono essere:
- Infezione da HBV (virus dell'epatite B) o HCV (virus dell'epatite C).
- Abuso cronico di alcool.
- Malattie autoimmuni (cirrosi autoimmune e cirrosi biliare primitiva).
- Patologie metaboliche (morbo di Wilson e Emocromatosi).
- Malattie vascolari (che generano stasi o ristagno sanguigno nel fegato).
- Agenti tossici esterni e/o farmaci.
Inizialmente, la cirrosi epatica non produce alcun sintomo. In stadio avanzato, possono verificarsi diverse condizioni e disturbi.
Sintomi della cirrosi in stato avanzato:
- Anoressia.
- Perdita di peso.
- Perdita di massa muscolare.
Sintomi della cirrosi in fase terminale:
- Ittero e prurito.
- Comparsa di ascite (accumulo di liquido all’interno della cavità addominale).
- Edema alle gambe.
- Alterazioni della coagulazione, facili sanguinamenti (ecchimosi e petecchie).
- Formazione di varici e possibile rottura con emorragia gastro-intestinale.
- Encefalopatia epatica (alterazioni della coscienza, della personalità e della funzione neuromuscolare).
- Sindrome epato-renale (insufficienza renale secondaria alla cirrosi).
- (tumore del fegato).
- Trombosi portale (ostruzione o restringimento della vena portale che porta il sangue dall’intestino al fegato).
Dieta per cirrosi epatica
La dieta per la cirrosi si basa sui principi di una sana alimentazione, il più possibile varia e senza particolari restrizioni, ma il consumo di alcol è vietato.
Cibi proibiti:
- vino, birra (anche light e analcolica), superalcolici in genere, cocktail alcolici, soft drink (bibite gassate, zuccherate e a 0 kcal).
- Tutti gli alimenti che contengono alcool, come dolci (es. babà), cioccolatini ripieni, etc.
La dieta deve essere bilanciata, adeguata alle esigenze della persona e al suo reale fabbisogno energetico: evitare di mangiare tanto per non ingrassare, o di mangiare meno per non dimagrire, migliora il decorso della malattia. Bisogna evitare anche i periodi di digiuno.
- Frazionare l'alimentazione in 3 pasti principali (colazione, pranzo, cena) e 3 spuntini (metà mattina, metà pomeriggio, dopo cena).
Dieta per cirrosi epatica con ascite
Quando la cirrosi epatica è accompagnata da ascite (accumulo di liquido nell’addome), le regole della dieta non cambiano, tranne che per il consumo di sale.
- Secondo l'OMS (Organizzazione Mondiale della Sanità), il consumo di sale non dovrebbe superare i 5 grammi giornalieri, con un conseguente apporto di sodio inferiore ai 2 grammi. Attenersi a un moderato consumo di sale nella dieta è indispensabile per coloro che soffrono di cirrosi e ascite.
Per diminuire il consumo di sale occorre:
- Evitare di aggiungere sale agli alimenti già in tavola.
- Utilizzare spezie ed erbe aromatiche per insaporire le pietanze (prezzemolo, basilico, salvia, origano, pepe, alloro, rosmarino, maggiorana, timo, peperoncino)
- Evitare i insaporire primi piatti e passati di verdura con il sale. Un trucchetto per ridurre il sale è usare al suo posto un cucchiaino (5g) di Grana Padano DOP grattuggiato che, oltre a donare molto gusto, è ricoo di calcio, proteine nobili (con 9 aminoacidi essenziali), vitamine fondamentali per la salute come la B12 e antiossidanti come vitamina A, zinco e selenio.
- Ridurre la frequenza dei cibi ed elevato contenuto di sale, come cibi in scatola, affummicati, insaccati ed affettati; cibi sott'olio e sott'aceto; salse elaborate (ketchup, senape, mostarde, maionese, pesto alla genovese, ragù, ecc.); dado da cucina o preparati per brodo; snack salati (patatine, noccioline, pistacchi, ecc.); cornflakes, polenta precotta, preparati per pizza; prodotti da forno dolci e salati (crackers, grissini, merendine, ecc.).
- Scegliere, quando possibile, linee di prodotti a basso contenuto di sale (pane senza sale, tonno a basso contenuto di sale, ecc.)
Dieta per cirrosi epatica e malnutrizione
In presenza di cirrosi, la mancanza di appetito, l’alterazione del gusto, la nausea, il vomito, la sazietà precoce e le restrizioni alimentari non giustificate sono tra le principali cause di denutrizione. In questi complicati casi di malnutrizione occorre aumentare il consumo di alimenti, e le abitudini alimentari.
E’ quindi bene:
- Frazionare i pasti.
- Arricchire gli spuntini, ad esempio con una fetta di dolce fatto in casa (plumcake, crostata, ecc.); un gelato, un budino; oppure si può mangiare un panino con burro e marmellata o miele, pane sciapo con noci, pane sciapo con uvetta, pane sciapo con ricotta, toast con scaglie di Grana Padano DOP, miele e un frutto, ecc.
- Aggiungere piccole quantità di frutta secca;
- Consumare più olio d'oliva a crudo.
Controllare il peso quotidianamente, insieme alla misurazione della circonferenza addominale, informando il proprio medico in caso di importanti variazioni repentine.
- Attenzione, però, perché chi ha la cirrosi epatica con ascite può diminuire di peso (massa magra) anche se la bilancia non lo rileva. Il dimagrimento può infatti essere mascherato dal contemporaneo aumento del liquido (ascite) nella cavità addominale, ma la denutrizione potrebbe aver già fatto diminuire la massa magra, ad esempio i muscoli.
Dieta per cirrosi epatica con encefalopatia
In presenza di encefalopatia epatica va posta attenzione alla qualità e quantità dei secondi piatti, in quanto è consigliabile una riduzione delle proteine. Va quindi limitato il consumo di carne (3 porzioni da 120 g ognuna a settimana; 2 di carne bianca e 1 una di carne rossa), pesce, affettati e uova, preferendo come secondo piatto:
- I derivati del latte, formaggi freschi o stagionati come Grana Padano DOP (massimo un cucchiaino da 5 g di grattugiato per condire primi o passati di verdura);
- Legumi (freschi o secchi), come fagioli, piselli, lenticchie, ceci, soia, fave, da cuocere senza sale;
- Alimenti che favoriscono la regolarità intestinale, cioè ricchi di fibra, come verdura, ortaggi, frutta e alimenti integrali, che devono essere incrementati rispetto a quelli raffinati.
Gli integratori alimentari a base di aminoacidi ramificati devono essere assunti solo su prescrizione del medico di fiducia.
Dott.ssa Laura Iorio
Medico specialista in Scienza dell’Alimentazione
- Juakiem W, Torres DM, Harrison SA. Nutrition in cirrhosis and chronic liver disease. Clin Liver Dis. 2014 Feb;18(1):179-90. doi: 10.1016/j.cld.2013.09.004. Epub 2013 Oct 25. PMID: 24274873.
- Toshikuni N, Arisawa T, Tsutsumi M. Nutrition and exercise in the management of liver cirrhosis. World J Gastroenterol. 2014 Jun 21;20(23):7286-97. doi: 10.3748/wjg.v20.i23.7286. PMID: 24966599; PMCID: PMC4064074.
- Hou W, Sanyal AJ. Ascites: diagnosis and management. Med Clin North Am. 2009 Jul;93(4):801-17, vii. doi: 10.1016/j.mcna.2009.03.007. PMID: 19577115.
- Palmer LB, Kuftinec G, Pearlman M, Green CH. Nutrition in Cirrhosis. Curr Gastroenterol Rep. 2019 Jul 10;21(8):38. doi: 10.1007/s11894-019-0706-5. PMID: 31289936.
- Yao CK, Fung J, Chu NHS, Tan VPY. Dietary Interventions in Liver Cirrhosis. J Clin Gastroenterol. 2018 Sep;52(8):663-673. doi: 10.1097/MCG.0000000000001071. PMID: 29912757.
Tutte le raccomandazioni e i consigli presenti in questo articolo hanno esclusivamente scopo educativo ed informativo e si riferiscono al tema trattato in generale, pertanto, non possono essere considerati come consigli o prescrizioni adatte al singolo individuo, il cui quadro clinico e condizioni di salute possono richiedere un differente regime alimentare. Le informazioni, raccomandazioni e i consigli sopracitati non vogliono essere una prescrizione medica o dietetica, pertanto il lettore non deve, in alcun modo, considerarli come sostitutivi delle prescrizioni o dei consigli dispensati dal proprio medico curante.